TOP → 人工透析 → 人工透析と合併症について
人工透析
はまだクリニックの透析環境 人工透析と合併症について人工透析と合併症について
はまだクリニックの使命:
透析患者さんの合併症を早期発見し治療します。
しっかり透析を実践して透析患者さんの健康を守ります。
ただ、漫然と透析だけを受けていませんか?
透析患者さんには、高血圧、心不全、不整脈、狭心症、脳血管疾患などの様々な循環器系の障害が高い頻度で合併しています。
これら循環器系疾患は予後に大きな影響を及ぼしています。
当院ではこれらの病態をいかに把握し、管理・治療したらよいかを日々考え、実践しています。
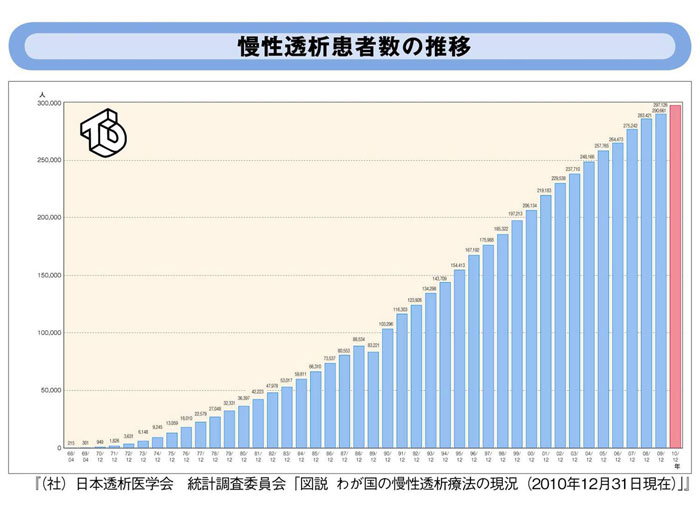
日本透析医学会がまとめた「わが国の慢性透析療法の現状」では、2010年12月末297,126人で世界第二位の透析人口となっています。
図をクリックもしくはタッチするとさらに大きなサイズが見られます。
しかも10年以上の長期透析されている方は26.5%で約8万人に達します。
平均年齢は66歳で高齢化が目立ちます(10年前の平均年齢は61歳でした)。即ち長期にわたり透析治療を受けている高齢者が主体となっているため、長期透析に伴う合併症と高齢者特有の合併症のケアが必要となってきています。
しかも10年以上の長期透析されている方は26.5%で約8万人に達します。平均年齢は66歳で高齢化が目立ちます(10年前の平均年齢は61歳でした)。即ち長期にわたり透析治療を受けている高齢者が主体となっているため、長期透析に伴う合併症と高齢者特有の合併症のケアが必要となってきています。
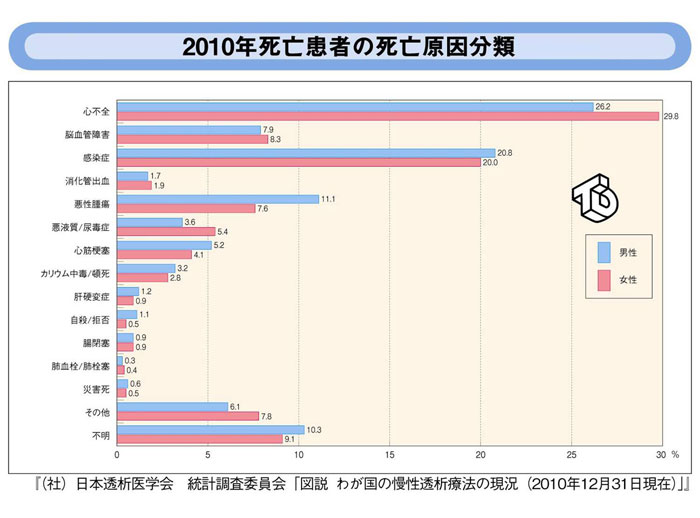
2010年度の年間の死亡原因分類では、
図をクリックもしくはタッチするとさらに大きなサイズが見られます。
男性では心不全、感染症、悪性腫瘍、不明、脳血管疾患の順です。女性では心不全、感染症、不明、脳血管疾患、悪性腫瘍の順です。全体としては、心不全(27.5%)、感染症(20.5%)、不明(9.9%)、悪性腫瘍(9.8%)、脳血管疾患(8.0%)となっています。
心不全・脳血管疾患・心筋梗塞という循環器合併症で死亡する割合は、3つの疾患の合計で全体として40.3%です。
2009年度と比較して4.3%増加しており、これからも循環器合併症の管理が大切である事を裏付ける結果となっています。
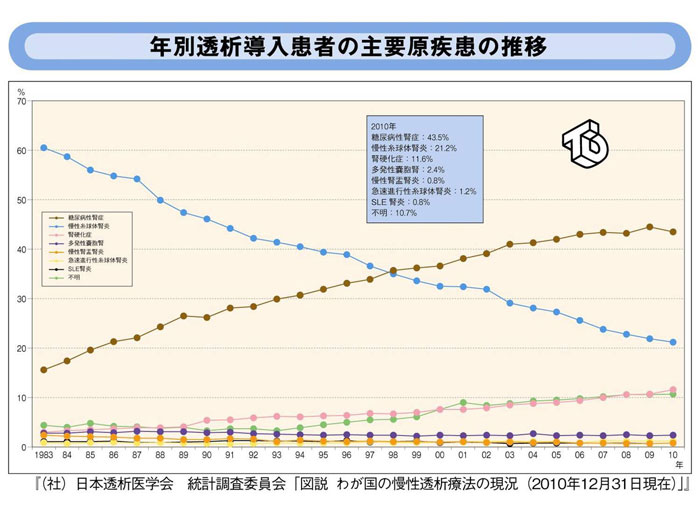
患者さんの高齢化、糖尿病性腎症による末期腎不全の増加
図をクリックもしくはタッチするとさらに大きなサイズが見られます。
長期透析の増加といった条件の中で、日本の透析医療は年間粗死亡率10%未満という世界的に最も良好な治療成績を維持しています。
それは個々の施設で日常的に行なわれている日々の診療行為からもたらされた結果と云えます。
しかし日本であっても、どの施設でも同じ治療成績というわけではありません。透析施設間において患者さんの生存率に差があることも確かなのです。
米国では生存率に差が出る原因について調査した結果、生存率の良い施設は、患者数に比例して看護師・臨床工学技士数が多く、栄養指導が定期的に行なわれ、医師の回診が頻繁にある施設でありました。
医療機関の設備と患者さんの生命予後とは関係がありません。透析医療は一見安定した慢性期医療であると思われますが、人為的に血液を抜いて浄化して返すといった循環器的なストレスがかかるため、透析中の血圧低下、不整脈、狭心症発作、等の発生頻度が高くなります。
そのためはまだクリニックでは、血液透析は急性期医療であると認識し、透析中施行中の状態を注意して観察しています。
心血管合併症の管理目標
脂質異常症
狭心症や心筋梗塞の既往の無い人は、LDLコレステロール120mg/dl以下、狭心症や心筋梗塞の既往のある人は、LDLコレステロール100mg/dl以下を目標とします。コレステロール降下薬の内服をします。

動脈硬化
心血管のリスク評価として、頚動脈エコーによる動脈壁肥厚の有無、胸部レントゲンによる大動脈石灰化の有無、心電図におけるST変化の有無、等を利用する。古典的な動脈硬化の危険因子に加えて、腎不全特有の危険因子(貧血・炎症・低栄養・ミネラル代謝異常)も考慮します。
高血圧症
透析室だけでなく家庭での血圧を含めて評価します。心機能低下が無い場合は、140/90mmHg未満を目標とします。
目標血圧の達成にはドライウェイト(DW)の適正な設定が必要です。
至適なドライウェイト(DW)を維持しても血圧が高い場合は降圧薬を追加します。

透析関連低血圧
透析中の血圧低下・起立性低血圧症・常時低血圧症を透析関連低血圧といいます。
透析時の急激な血圧低下や透析終了後の起立性低血圧は予後不良の危険因子と云われています。
最近生じた透析中の急激な血圧低下の場合は、心エコー検査で心機能を評価するべきです。
透析中の血圧低下を避けるためには時間当たりの徐水量を減らすことが必要なので透析時間を延長することが望ましいと考えます。

心不全
心不全とは肺うっ血に伴い呼吸困難をきたすことです。
原因としては虚血性心疾患が最多ですが、感染症等の心臓以外が原因で心不全をきたすこともあります。
治療の原則は、虚血性心疾患の有無を診断し治療することです。
虚血性心疾患を合併しない心不全の場合は厳格な塩分制限に基づき水分制限が必要です。
内服薬はARB、β遮断薬が中心となります。
狭心症(虚血性心疾患)
症状がでない狭心症の頻度が高いため、透析導入時から積極的な狭心症の検査をすることが必要です。胸痛が無くても、心不全・透析時の血圧低下・心電図異常があれば心筋虚血の可能性を疑います。心臓カテーテル治療が成功すれば完治する病気ですので検査は躊躇無く受けてください。
不整脈
透析患者さんの心臓突然死や致死性心室性不整脈の発生頻度は約6%で、一般住民の25~70倍と高頻度であると云われています。
不整脈の診断は通常の心電図だけではなくホルター心電図で行なわれます。
不整脈を合併する場合は狭心症が原因になっている可能性が高いので、狭心症の検査も受けるべきです。心室細動・心室粗動・洞不全症候群・高度房室ブロックは積極的治療が必要です。
心房細動に対する安易なワーファリン治療は行なわない方が望ましいですが、ワーファリン治療が有益と判断される場合は定期血液検査を続ける必要があります。

心臓弁膜症
聴診で心雑音を呈する場合は、心エコー検査で弁膜症の診断を行ないます。
軽症や中等症の弁膜症は心エコー検査を定期的に行い、重症で手術適応がある場合は手術時期を逃さないように注意する必要があります。
急激に生じた弁膜症の場合は感染性心内膜炎の除外診断が必要です。
脳血管障害
発症予防・再発予防のために普段からの血圧管理が重要です。降圧薬に加えて、血栓症予防薬としては抗血小板薬が使用されます。
閉塞性動脈硬化症
腎不全は糖尿病の有無に関わらず閉塞性動脈硬化症の独立した危険因子となります。
狭窄する血管は膝関節以下の末梢で、高度の石灰化を伴うことが多いですが、自覚症状が乏しいいため早期発見に努めることが重要です。
下肢動脈の狭窄が高度であったり閉塞すると足趾の血流不全の症状が出ます。

お問い合わせ
ご不明な点、ご相談などございましたら、お気軽にお問い合せください。
人工透析でお悩みの方 内科・循環器に関することなら はまだクリニック
☎06-6498-4888
阪急神戸線 園田駅南口から徒歩約4分。専用駐車場もございます。詳しくはお気軽にお問い合せください。
はまだクリニックの透析環境 人工透析と合併症について
